
Autores:
La menopausia según la OMS (Organización Mundial de la Salud) es el cese permanente de la menstruación debida a la pérdida de la actividad folicular ovárica.
La perimenopausia es un periodo impreciso en la vida de la mujer comprendido entre el momento en que aparecen las primeras alteraciones del ciclo menstrual y el año siguiente al cese definitivo de la menstruación (menopausia). Teniendo en cuenta que la edad media de la menopausia son los 51,4 años, el periodo de la perimenopausia es mas difícil de establecer, ya que se presenta entre los 47 y los 48 años, con una duración variable, entre 2 y 5 años.
En esta etapa de la vida de la mujer se producen importantes cambios hormonales, que repercuten en muchos aspectos de su salud. Y gracias a la creciente esperanza de vida, que han asegurado el desarrollo y el progreso de la medicina en los países occidentales, la mayoría de las mujeres vivirán un tercio de su vida en este estado de deficiencia hormonal.
Entre los 45 y los 50 años, la mujer va experimentando cambios debidos a este proceso natural, causados en gran medida por la disminución de los niveles hormonales, provocando numerosos síntomas o favoreciendo la aparición de ciertas alteraciones como la osteoporosis, rigidez y/o dolores articulares y musculares, pérdida de masa muscular, sofocos y alteraciones relacionadas con el suelo pélvico, entro otros. Estos cambios fisiológicos suelen ir acompañados de cambios psicosociales y familiares ( síndrome del nido vacío, senectud de los progenitores) que potencian el estado de malestar de las mujer. Conocer y entender estos cambios es fundamental para alcanzar el mayor bienestar posible en esta etapa.
Los síntomas vasomotores como los sofocos (más frecuentes durante el periodo de sueño) son uno de los síntomas principales de la menopausia. Se manifiestan como una repentina sensación de calor, provocando un aumento del flujo sanguíneo de la piel del cuello, cara y tórax, acompañado de sudoración y
palpitaciones y sensación de ansiedad. Los sofocos van a aparecer en el 80% de la mujeres con menopausia y pueden durar de uno a cinco años, aunque está descrito que hasta un 9% de la pacientes con más de 70 años siguen padeciéndolos. Su manifestación es variable e imprevisible en el tiempo, lo que crea en la paciente un sentimiento de vergüenza y angustia cuando aparecen durante el día con otras personas presentes y una alteración del sueño y por tanto cansancio e irritabilidad, cuando aparecen por la noche.
La disminución de los estrógenos produce efectos adversos sobre el colesterol con un aumento de los tiglicéridos, disminución del HDL (colesterol
bueno) y aumento del LDL (colesterol malo). También se afecta la sensibilidad de la insulina y la función endotelial vascular, aumentando con todo ello el riesgo cardiovascular.
Además se produce una redistribución de la grasa corporal (con mayor acumulación abdominal) y una tendencia a engordar, lo que distorsiona tremendamente la imagen corporal de la mujer con menopausia.
La pérdida de masa ósea, es debida a la descalcificación que sufren los huesos y que, en los casos de las mujeres, se ve intensificada por la pérdida de la acción protectora que las hormonas femeninas ejercen sobre ellos, aumentando el riesgo de la aparición de osteoporosis. En la actualidad, se sabe que existe una importante relación entre la disminución de la masa ósea y el riesgo de fracturas.
Los tres tipos más frecuentes de fracturas por fragilidad afectan a la muñeca, las vértebras lumbares y la cadera. Todas ellas producen un impacto sobre la calidad de vida, produciendo dolor crónico, pérdida de altura, deformidad e inmovilidad, y llegando en muchas ocasiones a la invalidez y la pérdida de
independencia.
Desde el punto de vista psicológico, la falta de estrógenos va a provocar una disminución de la líbido, además de una predisposición a la depresión, ansiedad, problemas de memoria y de la concentración, fluctuaciones del humor e insomnio
A nivel del suelo pélvico, el envejecimiento progresivo combinado con el cese de la producción de estrógenos por parte de los ovarios, va a favorecer la aparición de alteraciones como incontinencia urinaria y fecal, prolapso genital y anomalías en la sexualidad; y cuyos síntomas afectan seriamente la calidad de vida de la mujer.
En el aparato genitourinario, el déficit hormonal ocasiona que las paredes vaginales y uretrales se vuelvan más finas y menos elásticas, esto asociado a un menor soporte de las estructuras de fijación resulta una mayor predisposición a infecciones genitourinarias, a dispareunia (dolor con el coito), incontinencia de orina, prolapsos genitales y a trastornos de la lubricación y sequedad vaginal.
Por otro lado, la vejiga disminuye su capacidad de almacenamiento de orina y es una de las causas que va a provocar la aparición la de urgencia miccional (tener que ir a orinar de manera imperiosa) y de incontinencia de orina de urgencia en la menopausia.
Existen terapias alternativas no hormonales para los distintos síntomas de la menopausia, que aunque no son tan efectivas como la terapia hormonal sustitutiva, sí pueden paliar parte de esta sintomatología. Así, los lubricantes e hidratantes vaginales van a mejorar la sensación de sequedad vaginal y la dispareunia. Los fitoestrógenos, la címifuga racemosa, el estracto de polen y otros productos naturales van a mejorar de forma variable los síntomas vasomotores, así como los antidepresivos como la paroxetina y el escitalopram. Otro productos como la flor de azahar, la melatonina y la valeriana, van a ir dirigidos a mejora la calidad del sueño, que como ya se ha señalado, se ve afectado en gran parte de las mujeres con menopausia. Los complementos vitamínicos con Vitamina D y Calcio solos o asociados a algún fármaco como los bifosfonatos, el raloxifeno y el ralenato de estroncio van a ser el tratamiento de elección de la osteoporosis. Todos estos tratamiento precisan de una continuidad y cumplimiento a largo plazo, para que la mujer pueda percibir sus efectos.
Beneficios del deporte en la Menopausia
En la menopausia, un estilo de vida adecuado que incluya la práctica regular de ejercicio y una dieta equilibrada, evitando el consumo de tabaco y alcohol, y descansando lo suficiente, ayuda a controlar el peso, a reducir la pérdida de masa ósea, y a mejorar ciertos síntomas asociados a este periodo como los sofocos, el insomnio y la irritabilidad, entre otros.
Aunque los beneficios del ejercicio físico se aprecian en cualquier momento de la vida, a partir de cierta edad mantenerse activo resulta imprescindible para reducir los trastornos asociados al proceso de envejecimiento. La menopausia es una etapa especialmente delicada en la vida de la mujer, y practicar deporte favorece el bienestar emocional y disminuye el riesgo de sufrir depresión.
Favorece el sistema cardiovascular: al realizar ejercicio mejora la circulación de la sangre y el retorno venoso, se reduce la tensión arterial, y se incrementan los niveles de colesterol HDL (bueno), al tiempo que se reduce el nivel de colesterol LDL (malo). Todo esto incide en un menor riesgo de desarrollar enfermedades cardiovasculares, como ictus o infarto de miocardio.
Mejora la capacidad pulmonar: al aumentar la capacidad pulmonar, los órganos del cuerpo reciben mayor oxigenación y sus funciones se optimizan. Practicar ejercicio, junto a una hidratación adecuada, mejora el aspecto de la piel, que durante la menopausia pierde elasticidad e hidratación.
Mantener un peso adecuado: caminar a paso rápido durante 30 minutos diarios puede ser suficiente para mantener el peso ideal e, incluso, para ayudar a bajar de peso cuando sea necesario. Previniendo la obesidad, vamos a prevenir otras patologías asociadas a ésta como la diabetes y la
hipertensión arterial.
Frenar la osteoporosis: para disminuir la pérdida de masa ósea caminar también resulta positivo, porque aumenta la masa ósea y reduce el riesgo de fracturas. Los ejercicios de resistencia, contribuyen al incremento de masa muscular y favorecen también la salud de los huesos. Este ejercicio asociado a una dieta rica en lácteos, y en algunas ocasiones a suplementos de Vitamina D, favorecerá la mejoría y control de la osteoporosis.
Influye positivamente sobre el estado de ánimo: con la actividad física se liberan endorfinas, hormonas que segrega el cerebro de manera natural, y que producen sensación de alegría y bienestar. De este modo, el deporte ejerce una acción protectora contra la depresión, los trastornos de ansiedad, el estrés, la irritabilidad, la capacidad de concentración y la disminución de la libido. Además se incrementa la producción de melatonina, la hormona que regula el sueño vigilia, lo que mejorará la calidad del sueño de la mujer.
Lo más beneficioso para la salud es combinar ejercicios aeróbicos y ejercicios anaeróbicos, combinando diferentes tipos de actividades, según las posibilidades y la capacidad física. Caminar y nadar son ejercicios muy saludables y accesibles y, en el caso concreto de la natación, se consiguen beneficios cardiovasculares sin sobrecargar las articulaciones (especialmente en el caso de las personas con sobrepeso).
Las mujeres que nunca han practicado ejercicio regularmente, deben empezar con sesiones de 20 o 30 minutos, dos o tres veces por semana, y después ir aumentando gradualmente el tiempo o la intensidad de los ejercicios.
Otros ejercicios muy recomendables para las mujeres menopáusicas, que mejoran la flexibilidad y resistencia y ayudan a relajarse son el yoga y el Pilates.
En 1948, la Organización Mundial de la Salud (OMS) define la salud como “ …un estado de completo bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades”. La inactividad física es uno de los principales factores relacionados con la pérdida de la salud y con el desarrollo de enfermedad crónica y fragilidad, siendo el cuarto factor de riesgo responsable de la mortalidad mundial. Consecuentemente, la realización de actividad física, a cualquier edad, es una piedra angular en la promoción de la salud para adquirir mayor capacidad de reserva fisiológica o posponer su pérdida, y en la situación de fragilidad, para revertir los efectos nocivos de su progresión. En definitiva, es un pilar básico para mantener la autonomía personal, para alcanzar un “envejecimiento exitoso”, y para mejorar la calidad y cantidad de vida de las personas mayores, objetivo principal de cualquier intervención para este grupo de edad.
Características generales de la etapa senior
Tradicionalmente, el inicio de la etapa “senior” lo marca un fenómeno social: la edad de jubilación. Ello indica la dificultad de trazar este límite en términos
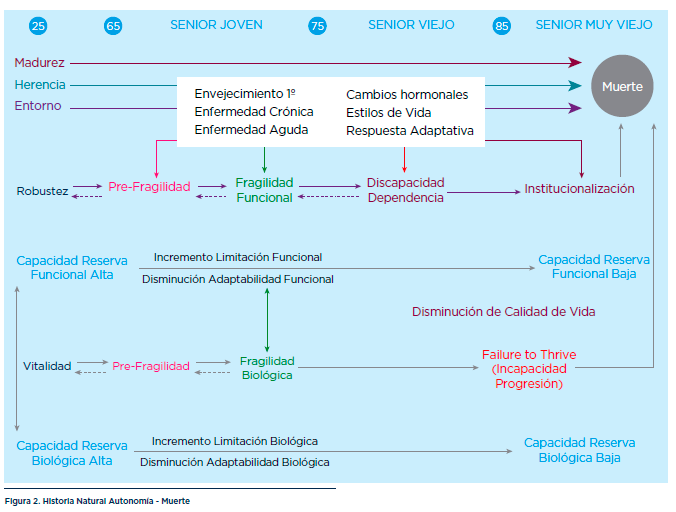
fisiológicos. En los países desarrollados son las medianas (valor que deja al 50% de los individuos a cada lado de la distribución) de multimorbilidad (> 2 enfermedades crónicas; 65 años), de discapacidad (75 años) y de mortalidad (85 años), las que definen los grupos etarios de “senior joven” (65-74 años), “senior viejo” (75-84 años) y “senior muy viejo” (> 85 años) (Figura 1). Este capítulo se centra fundamentalmente en la mujer mayor de 75 años (“senior” y “muy senior”).
Desde el inicio de la madurez y con el paso de los años, el organismo sufre un deterioro progresivo caracterizado por una disminución de adaptabilidad ante los cambios del medio interno y externo (fragilidad) que conduce a un incremento en la probabilidad de vulnerabilidad (hospitalización, discapacidad, dependencia, institucionalización) y de mortalidad.
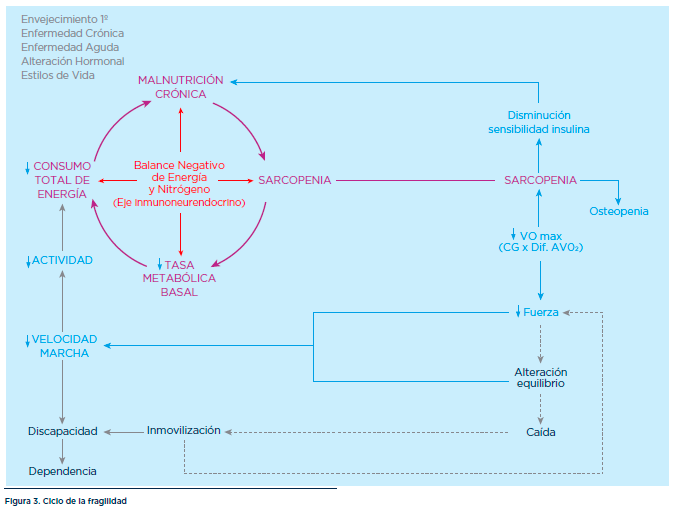
Genética y ambiente pilotan este proceso a través de seis mecanismos fundamentales: el envejecimiento primario o “per se” (proceso de oxidación continuo en el tiempo y común a todos los individuos de la especie humana), envejecimiento secundario o enfermedad crónica (proceso continuo pero ivo de algunos individuos), enfermedad aguda (proceso discontinuo y ivo), cambios hormono-dependientes (proceso continuo y común), estilos de vida, referentes a la calidad nutricional, la actividad física y los tóxicos (tabaco, alcohol, drogas), dependientes de la voluntad individual (proceso continuo o discontinuo y ivo), y de la respuesta adaptativa ante tales insultos (proceso continuo y común exacerbado específicamente en algunos individuos por procesos continuos o discontinuos y ivos como la enfermedad crónica o aguda) (Figura 3).
Envejecimiento óseo. El proceso de envejecimiento biológico primario provoca alteraciones cuantitativas y cualitativas en nuestros huesos. El hueso es un tejido en constante remodelación, adaptando su estructura a los cambios de carga y tensión que
se suceden a lo largo de la vida.
En su estructura se producen simultáneamente fenómenos de destrucción (reabsorción) y de formación (aposición) ósea.
En ambos sexos y una vez alcanzado el pico de masa ósea (25-30 años), la resultante de estos fenómenos es una pérdida neta progresiva de la cantidad de hueso. En la mujer, esta pérdida se acelera en el periodo peri-menopáusico por el incremento de la reabsorción. Paralelamente, la calidad de la micro-arquitectura del hueso de nueva formación disminuye con la edad. Ambas alteraciones afectan tanto al interior (hueso esponjoso o trabecular), como al exterior de la estructura ósea (hueso de recubrimiento o cortical), aumentando su porosidad y fragilidad (osteopenia/osteoporosis). La prueba para medir el estado de la densidad minera ósea se denomina Densitometría Ósea.
La fragilidad ósea significa una menor resistencia para soportar tanto la carga continua del peso corporal, facilitando la ocurrencia de fractura en huesos cortos (vértebras), como la carga esporádica de fuerzas de tracción e impactos externos, facilitando la ocurrencia de fractura en huesos largos, como el cúbito y el radio en la muñeca, o el fémur en la cadera.
En este sentido, la realización de ejercicio físico, exceptuando las actividades en situación de gravedad disminuida (piscina), es una de las medidas ampliamente contrastadas para mejorar el estímulo de remodelación ósea, que permita mantener una estructura esquelética de calidad, evitando la temida fractura.
Fractura, que en la mujer senior, es más dependiente del riesgo de caída que del riesgo de fragilidad ósea. Exceptuando las fracturas metastásicas (< 5% del total de las fracturas consideradas osteoporóticas), se puede afirmar que sin caída no hay fractura. Aproximadamente el 30% de las personas > 65 años
y el 50% de las personas > 85 años que viven en la comunidad, se caen al menos una vez al año. Y una de cada dos personas que se caen, volverán a caerse en el mismo año. Una de las consecuencias más importantes de la caída es la fractura. Dos de cada 100 caídas tendrán como consecuencia una fractura de cadera, la cual presenta una letalidad del 50% en 5 años.
La fisioterapia especializada de suelo pélvico (ver capítulo), lleva a cabo un abordaje integral tratando patologías uroginecológicas (incontinencia urinaria, cistocele, prolapso uterino), coloproctológicas (rectocele, estreñimiento, incontinencia fecal) y osteopáticas (tanto viscerales como estructurales). En esta
fisioterapia se utilizan muy diversas técnicas como: el biofeedback, el masaje perineal,la electroterapia, la termoterapia, la magnetoterapia, el drenaje
linfático manual, las técnicas miofasciales, y la gimnasia abdominal hipopresiva. Todo ello dirigido a tratar las alteraciones uroginecológicas, tan frecuentes en la mujer con menopausia y que disminuyen tanto su calidad de vida.
Envejecimiento muscular y distribución de la grasa corporal
Un elemento nuclear que forma parte del “ciclo de la fragilidad” y que contribuye de forma muy importante a la disminución del consumo máximo de oxígeno
(VO2 máxima), y al incremento del riesgo de caída y fractura, es la “sarcopenia”. A partir de los 30 años se produce una disminución del número y tamaño de las células musculares estriadas lisas que conforman el músculo esquelético, que es el músculo relacionado con los movimientos. La pérdida de masa muscular ocurre con mayor intensidad en los músculos anti-gravitatorios, aquéllos que permiten estar de pie y caminar. Las fibras de contracción rápida (Tipo II), que son las encargadas de las respuestas “explosivas” y necesarias para actividades como levantarse de una silla o abrir una botella, son las que más sufren esta pérdida. A este proceso de disminución de la masa muscular se le denomina “sarcopenia” (Figura 4).
La consecuente reducción de la fuerza, potencia y resistencia muscular es el efecto principal del envejecimiento músculoesquelético. Hasta los 50 años la pérdida de masa muscular es escasa (10%), pero a partir de esta edad, la velocidad de pérdida aumenta, llegando a ser del 40% cuando se cumplen los 80 años. Así, distintos estudios revelan, que la mujer > 75 años respecto a la joven de 20 años, presenta una disminución del 45% en la resistencia aeróbica, del 40% en la fuerza de prensión, del 70% en la fuerza extensora de las piernas, del 50% en la movilidad articular y del 90% en la coordinación neuromuscular. El 40% de la población femenina entre 55 y 64 años no puede levantar una pesa de 4,5 kg, porcentaje que aumenta hasta el 65% en las mujeres entre 75 y 84
años de edad.
En la mujer y hasta la menopausia, los factores hormonales favorecen el acúmulo de grasa en el área glúteo-femoral, e inhiben el almacenamiento en la región
abdominal. Tras la menopausia, el exceso de grasa se deposita en el abdomen. La grasa visceral abdominal, a diferencia de la grasa subcutánea, favorece la inflamación, el estrés oxidativo y la ateromatosis vascular, promoviendo las alteraciones cardiovasculares.
Es importante resaltar que normalmente la pérdida de masa muscular suele acompañarse de aumento de la grasa corporal total. En consecuencia, conservar el peso habitual no es garantía de una situación muscular y metabólica correcta. El peso puede mantenerse invariable al compensarse la pérdida de músculo con el aumento de la grasa, la cuál también puede infiltrar el propio músculo. Así, dos personas con el mismo peso, puede tener unas proporciones de músculo y grasa muy diferentes, lo cual implica un riesgo de enfermedad cardiovascular y de rotura fibrilar muy dispar.
Envejecimiento cardiovascular
La actividad física activa todos los sistemas orgánicos, especialmente y aparte de los ya mencionados, los sistemas cardiovascular y respiratorio.
Con el paso de los años, el músculo cardíaco disminuye la capacidad de contractilidad y de distensibilidad. Por otro lado, los vasos sanguíneos incrementan la rigidez y son menos activos tanto en la producción de sustancias vasodilatadoras como en la respuesta de la pared vascular a dichas sustancias. Estos hechos contribuyen a la mayor frecuencia de hipertensión arterial (HTA) observada con el aumento de la edad. En España la prevalencia de HTA se cifra en torno al 70% de las mujeres > 60 años y del 90% en las mujeres > 85 años. A diferencia de las personas jóvenes, en la etapa senior el 80- 90% de las personas hipertensas, lo son, debido al incremento de la presión arterial sistólica (máxima) por encima del límite de la normalidad, pero con (mínima) normal. A este tipo
de HTA se le denomina HTA sistólica aislada y su prevalencia por debajo de los 50 años es menor del 20%. La HTA es un potente factor de riesgo para el desarrollo de enfermedad cerebrovascular, infarto agudo de miocardio e insuficiencia cardíaca, aunque la intensidad de su efecto disminuye con la edad. Las cifras diagnósticas de normalidad e hipertensión (en ausencia de medicación antihipertensiva), según la clasificación de la Organización Mundial de la Salud (OMS), se muestran en la Tabla 1.
Envejecimiento respiratorio
Para entender los efectos del envejecimiento primario sobre el sistema respiratorio, fundamentalmente sobre el pulmón, se considerará este órgano como un recipiente de paredes elásticas que almacena un volumen de aire.
La Capacidad Pulmonar Total (CPT) no se modifica con el envejecimiento y significa el volumen total de aire que pueden contener los pulmones hasta el límite de su capacidad. Para un persona de estatura y peso medio, este valor se sitúa en torno a los 6 litros.
Este volumen total de aire que puede almacenar el pulmón consta de una parte móvil o dinámica y de una parte inmóvil o estática. A la parte dinámica se le denomina Capacidad Vital (CV) y se define como la máxima cantidad de aire que puede ser espirada tras una inspiración máxima. A la parte inmóvil o estática se le denomina Volumen Residual (VR) y se define como el aire que queda en los pulmones tras una espiración forzada. En consecuencia la CPT = CV + VR.
Con el paso del tiempo, existe una progresiva disminución de la capacidad inspiratoria por descenso de la elasticidad pulmonar y de la caja torácica, junto a un decremento de la capacidad espiratoria por un incremento de la resistencia alveolar y bronquial a la expulsión de aire. Ambos hechos provocan simultáneamente, un descenso continuo de la Capacidad Vital (CV) y un incremento especular de la misma intensidad del Volumen Residual (VR).
En definitiva, el efecto resultante es una disminución de la capacidad de intercambio gaseoso y oxigenación del organismo ante el incremento de las necesidades metabólicas que provoca una situación de stress, sea ésta, la realización de actividad física, de ejercicio físico o de deporte. Este déficit de oxigenación se manifiesta habitualmente como sensación de fatiga o falta de aire (disnea), y el signo más fiable de supresencia, es la disminución de la saturación de O2 por debajo del 90% medida mediante la utilización del pulsi-oxímetro digital. En este momento se debe disminuir o parar la actividad física para permitir la recuperación. Por último, la valoración y medición de los volúmenes pulmonares se realiza mediante la prueba denominada Espirometría (ver capítulo 1). Evaluación médica previa a la realización de ejercicio físico
Aunque este tema se toca en el capítulo 1, lo complementamos en este capítulo.
1. Conceptos preliminares
2. La Valoración Geriátrica Integral (VGI).
Como norma general y en la mujer senior, toda actividad física que cumpla la definición de ejercicio físico o deporte, precisa de una evaluación médica previa. Esta evaluación será imprescindible si existe alguna de las siguientes situaciones en los últimos 6 meses:
Un corte transversal de la mujer en la etapa senior, ofrece una amplia variedad de características (heterogeneidad) referentes al estado de salud y condición física, que obligan a evaluar a cada persona de forma individualizada con el fin de desarrollar un plan de acción integral, coordinado y continuado en el tiempo (Figura 5). La Valoración Geriátrica Integral (VGI) es la herramienta básica para la consecución de este fin. Ésta valoración abarca dos elementos principales: la Valoración Clínica (VC) y la Valoración Funcional (VF).
2.1. La Valoración Clínica (VC): consta de la anamnesis o interrogatorio, la exploración física y las exploraciones o pruebas complementarias.
A) La anamnesis incluye los siguientes apartados:
B) La exploración física debe dirigirse de forma muy especial a evaluar los siguientes aspectos:
C) Las exploraciones complementarias pueden ser necesarias según las enfermedades previas de la de la exploración física practicada.
2.2. La Valoración Funcional (VF): consta de la evaluación de las Actividades Básicas de la Vida Diaria (ABVD), de las Actividades Instrumentales de la Vida Diaria (AIVD), de las funciones cognitiva, afectiva, social, del rendimiento físico y del riesgo de caídas (Tabla 2).
En la mujer senior, la capacidad funcional es un elemento nuclear a evaluar, debido a su triple condición de ser un método diagnóstico (la disminución de
la función siempre traduce un trastorno subyacente a evaluar), un marcador pronóstico (su mayor o menor nivel predice la mayor o menor probabilidad de hospitalización, discapacidad, mortalidad y calidad de vida futura) y un objetivo terapéutico (la finalidad del plan de tratamiento es la restauración o maximización funcional).
Las AIVD se adquieren posteriormente y anteceden su pérdida a las ABVD. Son las tareas relacionada con la autonomía personal en el ámbito de la comunidad. Entre ellas se encuentran el preparar la comida, el realizar tareas domésticas, el tomar la medicación, el hacer recados, el administrar el dinero, el usar el teléfono y el usar transporte público. Estas tareas son más dependientes de una correcta función cognitiva y afectiva que las anteriores.
Función cognitiva y afectiva
Para la ejecución de un programa de ejercicio físico es muy importante valorar la situación mental y emocional del paciente, puesto que el deterioro cognitivo o la alteración del estado de ánimo pueden dificultar la compresión del programa o la adhesión al mismo. Las escalas más comúnmente utilizadas para este fin son el test de Pfeiffer o el test Minimental (función cognitiva) y el test de Yesavage (función afectiva). Los test son un método de detección de intensidad de anormalidad funcional que obligan a una búsqueda activa de la causa o causas que originan dicha anormalidad.
Valoración del rendimiento físico
El test de Guralnik o Short Physical Performance Battery (SPPB) se trata de una batería reducida de pruebas de ejecución para la valoración del rendimiento físico. Se administra antes de comenzar la actividad física para determinar el nivel de capacidad funcional y el programa de ejercicios más adecuado. Posteriormente al tiempo de duración del programa, este test se administra nuevamente, con el fin de objetivar las mejoras y planificar el progreso.
El test consta de tres partes: Valoración del Equilibrio, Valoración de la Marcha en 4 metros y el Test de Levantarse y Sentarse (Tabla 3).
La valoración final se obtiene de la suma de las tres partes. Según la puntuación obtenida podremos clasificar a la persona como: con limitación severa o discapacitado (0-3 puntos), limitación moderada o frágil (4-6 puntos), limitación leve o pre-frágil (7-9 puntos) y con limitación mínima/sin limitación o autónomo (10-12 puntos). En función de esta puntuación se determinará el tipo de programa de ejercicio físico más específico.
Valoración del riesgo de caídas
El riesgo de caídas se considera alto si concurren una o más de las siguientes condiciones:
Contraindicaciones y adaptaciones del ejercicio físico
Las situaciones donde el ejercicio físico está contraindicado o debe estar adaptado al estado de salud particular de la mujer senior son las siguientes: (Tabla 4).
Recomendaciones de ejercicio físico
La prescripción de ejercicio físico de realizarse de forma individualizada tras la realización de la VGI y en función de tres elementos básicos: la actividad habitual previa, la intensidad y grado de control de la comorbilidad y la situación funcional global y de rendimiento físico. No se debe olvidar, que para incrementar la adherencia, es conveniente adaptar el programa a la consecución de objetivos, previamente consensuados con la persona, y que respondan a la demanda real de sus necesidades y expectativas.
Un programa de ejercicio físico en la etapa senior debe dirigirse simultáneamente a mejorar de forma progresiva cuatro atributos básicos: la capacidad de resistencia aeróbica, la fuerza y potencia muscular, la flexibilidad y el equilibrio (ejercicio multicomponente).
El ejercicio aeróbico necesita de la presencia de oxigeno para su realización. Se trata de ejercicio de intensidad moderada pero de duración extensa. Suele recomendarse 150 minutos semanales, repartidos en sesiones de 30 minutos por día durante 5 días a la semana. Se puede comenzar con 10 minutos e ir incrementando la duración de 10 en 10 minutos cada 2 semanas. Ejemplos de ejercicios aeróbicos de distinta intensidad se describen en la Tabla 5. Estos ejercicios y sus intensidades se pueden alternar para disminuir la monotonía. Realizar ejercicios variados ayuda a reducir el riesgo de lesiones por uso excesivo de la misma articulación.
El ejercicio de fuerza y potencia se basa en cuatro principios básicos: el principio de sobrecarga (un estímulo produce un grado de adaptación muscular), de progresión (el incremento del estímulo intensifica la adaptación), de especificidad (diferentes estímulos para los distintos músculos) y de desentrenamiento (el cese del estímulo revierte la adaptación muscular alcanzada). Este tipo de ejercicio se recomienda al menos 2 días no consecutivos por semana con 8-10 ejercicios que incluyan la mayor parte de los grupos musculares (brazo, hombros, tórax, abdomen, espalda, caderas y piernas). Se pueden realizar con pesas (comenzando con 500 gramos o 1 Kg) o con cinta elástica.
El ejercicio de equilibrio está especialmente indicado para aquellas personas que tienen riesgo alto de caídas. Se recomienda realizarlo al menos 3 días por semana. Ejemplos sencillos son caminar de puntillas, de talones, o poniendo un pie delante del otro. El Tai-Chi y ciertas formas de baile son modalidades elaboradas de este tipo de ejercicio.
El ejercicio de flexibilidad: minimiza el riesgo de lesión muscular y facilita la mejora de actividades de la vida diaria como abrocharse los zapatos, ponerse calcetines o medias y alcanzar objetos elevados. Consiste en realizar estiramientos de entre 10-30 segundos de todos los grupos musculares con 3-4 repeticiones de cada ejercicio. Se recomienda su práctica al menos 2 días por semana durante un mínimo de 10 minutos. El Pilates tiene su fundamento en este tipo de ejercicio.
Para evitar lesiones, el ejercicio físico debe practicarse de forma paulatina, incluyendo una fase de calentamiento (5-10 minutos) antes de comenzar el esfuerzo y una fase de enfriamiento o estiramiento (5-10 minutos) al finalizar el mismo. En este sentido, es muy conveniente, la orientación de un profesional cualificado. Debe recordarse siempre, que independientemente del tipo, intensidad y duración del ejercicio, lo importante es cambiar la mentalidad hacia una vida más activa integrando al ejercicio físico como una actividad necesaria y cotidiana del quehacer diario.
Programas de ejercicio físico en la edad senior
La valoración funcional del rendimiento físico mediante el Test de Guralnik o Short Physical Performance Battery (SPPB) clasifica a la mujer senior en 4 grupos principales: con limitación severa o discapacitado (0-3 puntos), con limitación moderada o frágil (4-6 puntos), con limitación leve o pre-frágil (7-9 puntos) y con limitación mínima/sin limitación o autónomo (10-12 puntos).
La prevalencia de fragilidad aumenta con el incremento de la edad. Estudios realizados en población española no institucionalizada (excluyendo residencias y hospitales), mediante el test de Guralnik, reflejan que en la mujer entre 70 y 79 años la prevalencia de prefragilidad (7-9 puntos) se sitúa entre el 30-40% y la prevalencia de fragilidad (4-6 puntos) entre el 10-20%. Estas cifras en la mujer > 80 años son del 30-35% y del 40-50% respectivamente. Prácticamente, 1 de cada 2 mujeres > 80 años que viven en su domicilio son frágiles y 4 de cada 5 son frágiles o pre-frágiles.
La estructura general de un programa de ejercicio físico multicomponente en la mujer senior, debe constar de dos partes principales: una parte libre, sujeta a la
actividad habitual o recreativa de la persona, y una parte estructurada que complemente las carencias o suplemente las virtudes de la anterior. La parte estructurada consta de 3 fases principales: calentamiento o contracción suave, esfuerzo o entrenamiento y enfriamiento o estiramiento. La fase de esfuerzo o entrenamiento consta a su vez de las siguientes características:
Aunque exponemos aquí unos principios, insistimos que deben ser programas supervisados por profesionales de la Educación Física.
El contenido de cada una de estas características de la fase de entrenamiento en la mujer senior autónoma, pre-frágil, frágil o con discapacidad, es un campo de investigación novedoso y, en consecuencia, sujeto a las limitaciones del conocimiento actual. En este sentido, el proyecto Vivifrail (www.vivifrail.com) promovido recientemente por la Unión Europea y desarrollado por prestigiosos grupos de investigación pertenecientes a hospitales y universidades europeas, con amplia representación española, es un intento de profundizar en la mejor estructura y desarrollo de los programas de ejercicio físico en los distintos grupos diferenciales de mujer mayor. El lector puede introducirse en la página web arriba señalada para ampliar, de forma muy práctica, la información específica a tal respecto.
Beneficios del ejercicio físico
En el siglo V (a C), Hipócrates y Platón describieron los efectos beneficiosos de la actividad física sobre el estado de salud y la longevidad. Pero no es hasta mitad del siglo XX, cuando se demuestra la relación inversa entre el incremento del ejercicio físico y la disminución de la mortalidad por enfermedad cardiovascular, principal grupo causal de muerte en la etapa senior. En esta etapa, limitaciones funcionales que se consideran como “normales” son en realidad consecuencia de la inactividad, y pueden ser evitadas o pospuestas con la realización de ejercicio físico de forma regular. Es importante tener siempre presente, que cualquier actividad física, por pequeña que sea es mejor que estar inactiva todo el día.
La realización de ejercicio físico multicomponente, promueve un beneficio tanto global de nuestro organismo, como particular desde el punto de vista físico, cognitivo, afectivo y social. Una actividad física moderada reduce el riesgo de limitación funcional y discapacidad física en un 30- 50% en ambos sexos, y el riesgo de dependencia funcional en las ABVD en un 47% en los hombres y en un 62% en las mujeres. Asimismo, reduce el riesgo de padecer síndrome demencia en un 30%, depresión en un 41% y caídas en un 25%.
Múltiples estudios demuestran que el ejercicio físico, iniciado en la edad senior, es efectivo para la prevención o posposición y tratamiento de otros numerosos trastornos o enfermedades (Tabla 6). La abrumadora evidencia científica sobre el beneficio del ejercicio físico en la persona mayor, obliga a preguntarse si es una actitud ética la ausencia de su prescripción.
En nuestro país, el beneficio poblacional de la promoción de ejercicio físico en la edad senior es potencialmente muy importante. Datos de la Encuesta Nacional de Salud (ENS) 2011-2012 revelan que en el grupo de 65-74 años, un 48% de las mujeres y un 35% de los hombres no realizan ejercicio físico de forma habitual. Estas cifras se elevan progresivamente con la edad. Así, en el grupo de 75-84 años, la prevalencia de inactividad física es de un 60% para la mujer y de un 55% para el hombre, prevalencia que asciende en el grupo > 85 años a un 80% y 75% respectivamente.
Riesgos del ejercicio físico
A pesar de que los beneficios obtenidos superan claramente los efectos secundarios, el ejercicio físico no está exento de riesgos. Riesgos, que aunque de frecuencia baja, se minimizan aún más con la evaluación médica previa, con la adherencia a las indicaciones y contraindicaciones precisadas por el profesional sanitario y con el inicio de un programa lento, progresivo, moderado e individualizado a la capacidad fisiológica y funcional de cada persona. Asimismo, el
conocimiento por parte de la mujer senior de los síntomas de alarma para cesar la actividad física, es de suma importancia. Entre ellos se encuentran la sensación de falta de aire (disnea), el dolor u opresión en el pecho (dolor precordial), las palpitaciones, la sensación de mareo o la pérdida de conciencia, la fatiga intensa, el dolor muscular o articular moderado/intenso, el color azul en la piel de los labios o debajo de las uñas (cianosis), la confusión mental, las nauseas o los vómitos y la presencia de una piel pálida, húmeda o fría.
Los riesgos derivados de la actividad física obedecen a dos tipos fundamentales: cardiovasculares y osteomusculares.
1ª. El envejecimiento produce un deterioro de la capacidad de reserva fisiológica y funcional favoreciendo la presencia de fragilidad, discapacidad y dependencia.
2ª. Este deterioro afecta al conjunto de sistemas del organismo, tanto integradores (eje inmunoneuroendocrino) como transportadores (eje cardiorrespiratorio) o efectores (eje músculo esquelético).
3ª. La actividad física, en sus distintas manifestaciones e iniciada y mantenida a cualquier edad, es una medida poblacional e individual de crucial importancia para evitar, posponer o revertir el deterioro de la capacidad de reserva fisiológica y funcional.
4ª. Esta mejora de la capacidad fisiológica y funcional provoca un aumento de la calidad de vida y de la expectativa de vida en la mujer senior.
5ª. La realización de ejercicio físico o deporte precisa de una evaluación médica previa. En el caso de la mujer senior, de una Valoración Geriátrica Integral (VGI).
6ª. La actividad habitual previa, la intensidad y grado de control de la comorbilidad asociada y la capacidad funcional global y de rendimiento físico, son los condicionantes más importantes para la estructura y desarrollo de un programa de ejercicio físico en esta edad.
7ª. Todo programa de ejercicio físico debe ser multicomponente, individualizado y debeestar monitorizado por un profesional sanitario específicamente formado
para tal fin.
8ª. La mujer mayor debe ser informada, por parte del profesional sanitario, de las contraindicaciones, adaptaciones, situaciones de alarma y riesgos relacionados con el ejercicio físico. Asimismo, deberá cumplir las indicaciones o informar de su no cumplimiento.
9ª. En ausencia de contraindicación, la no prescripción de actividad física en la mujer senior, pudiera considerarse una actitud de baja calidad ética, dado el intenso beneficio que esta intervención provoca en el estado de salud.
10ª. ¡Nunca es tarde para iniciar un programa de ejercicio físico en la etapa senior!.
El Hospital Universitario Sanitas La Zarzuela fue el primer hospital privado de España en obtener la acreditación y vuelve a superar la evaluación con ...
Nace para responder a la necesidad de atender a afecciones cada vez más complejas con una visión multidisciplinar